O que são
As distrofias retinianas são doenças hereditárias que evoluem com a degeneração dos fotorreceptores (cones e bastonetes). Elas sempre atingem ambos os olhos e causam baixa visual que pode variar de intensidade de acordo com o tipo e estágio da distrofia.
As principais distrofias retinianas são:
Retinose Pigmentar
Doença de Stargardt
Doença de Best
Distrofia de Cones.
Tratamento
Apesar de atualmente já existirem testes genéticos para identificar qual é o tipo de distrofia retiniana, para quase a totalidade dos casos ainda não existe tratamento eficaz.
Terapia gênica, para alguns tipos específicos de retinose pigmentar, já está disponível, especialmente para síndrome de Usher (um tipo de retinose pigmentar associada a surdez).
Retinose pigmentar
O que é ?
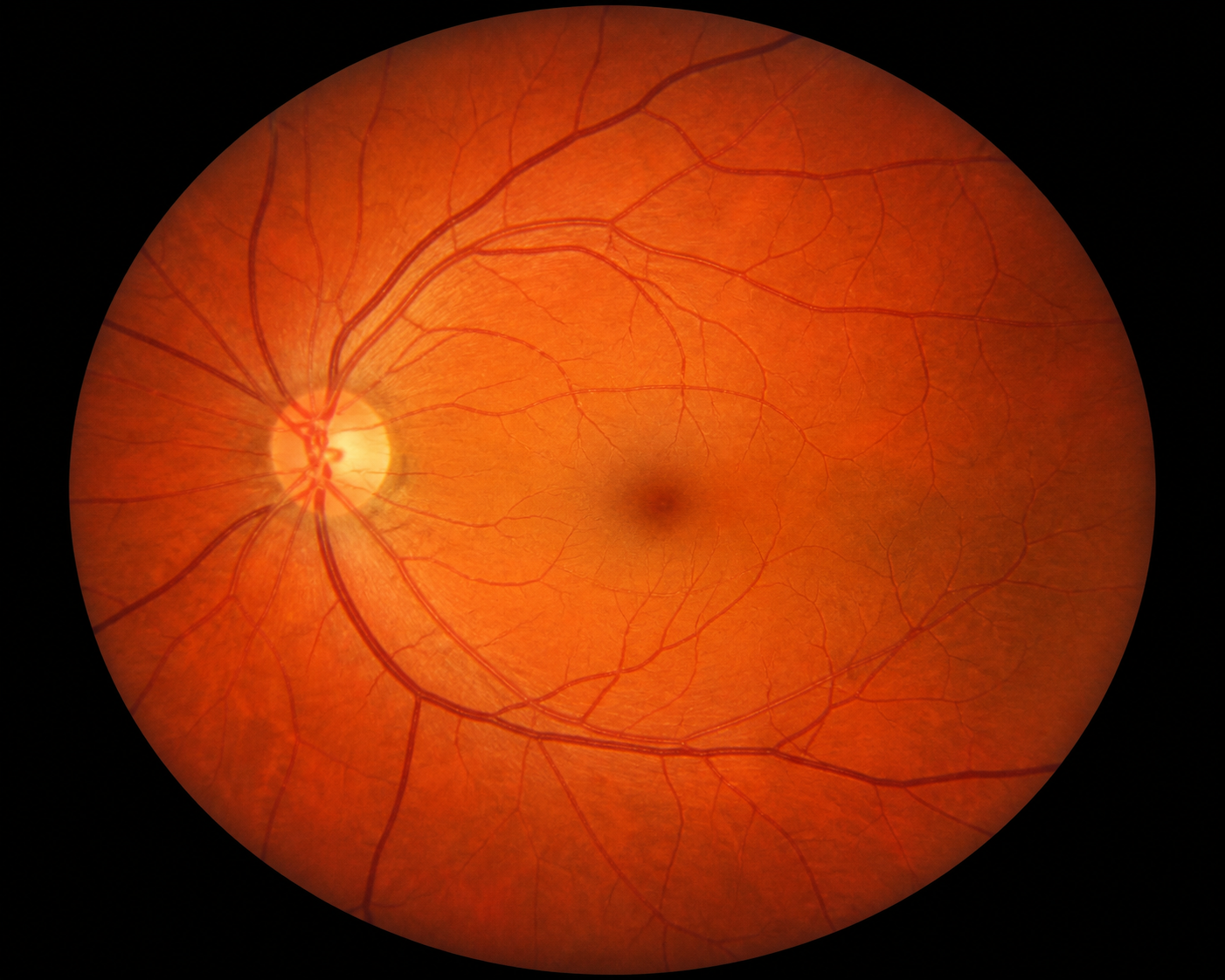
É a distrofia mais conhecida. Atinge primariamente os bastonetes e, por isso, causa dificuldade visual em ambientes escuros (cegueira noturna). Os sintomas da doença geralmente começam na adolescência e início da fase adulta. Há piora visual progressiva, com importante perda de campo visual, que pode se tornar bem restrito em fases avançadas da doença (campo tubular). Os pacientes afetados queixam-se de dificuldade para deslocamento e costumam esbarrar em objetos que estão no seu caminho. Com a evolução, ela pode afetar também os cones e outras camadas da retina, até levar à perda de toda a visão.
A retinose pigmentar pode ter vários tipos de transmissão hereditária e acometer vários membros da mesma família; às vezes, afeta um único indivíduo.
O diagnóstico é feito através de avaliação oftalmológica completa com dilatação de pupilas; o exame do fundo de olho (fundoscopia) permite analisar detalhes típicos da doença. Também utiliza-se a campimetria (medida do campo visual) e muitas vezes realiza-se a angiofluoresceinografia (exame contrastado da retina) e a eletrorretinografia (avaliação dos padrões elétricos da retina).
Doença de Stargardt
O que é ?
É uma distrofia retiniana geralmente diagnosticada entre 6 e 20 anos de idade. Tem transmissão genética autossômica recessiva. Inicialmente, o jovem queixa-se de piora visual central nos dois olhos mesmo que apresente poucas alterações detectáveis à fundoscopia.
O diagnóstico pode ser complementado com angiofluoresceinografia, campimetria e eletrorretinografia.
Doença de Best (Distrofia Viteliforme)
O que é ?
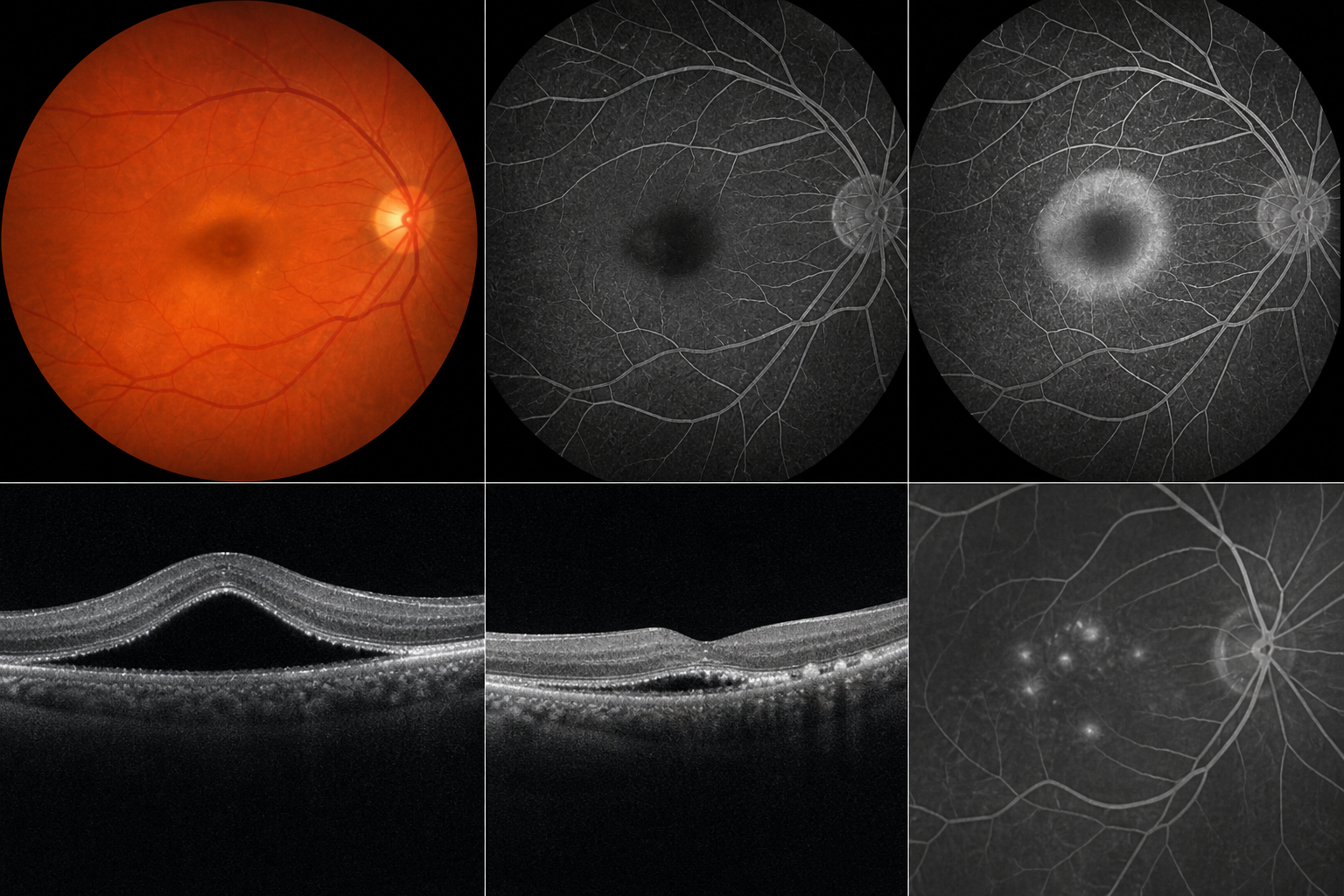
É uma distrofia retiniana rara e pode ser detectada no exame oftalmológico de rotina em paciente com poucas queixas visuais; atinge principalmente a mácula. Costuma aparecer na infância ou adolescência. A fundoscopia mostra cisto na mácula com aspecto “em gema de ovo” (viteliforme); quando rompe, este cisto pode levar à piora visual central.
Para a complementação do diagnóstico, empregam-se tomografia de coerência óptica, angiofluoresceinografia e eletrooculografia (exame dos padrões elétricos das camadas profundas da retina).
Distrofia de cones
O que é ?
É uma distrofia que afeta principalmente os cones, fotorreceptores responsáveis pela visão central e de cores. Manifesta-se com fotofobia (aversão à luz), perda visual central e dificuldade na distinção das cores. O grau de acometimento é variável pois há diferentes formas da doença.
O diagnóstico é feito através de fundoscopia associada ao teste de cores, angiofluoresceinografia, campimetria e eletrorretinografia.